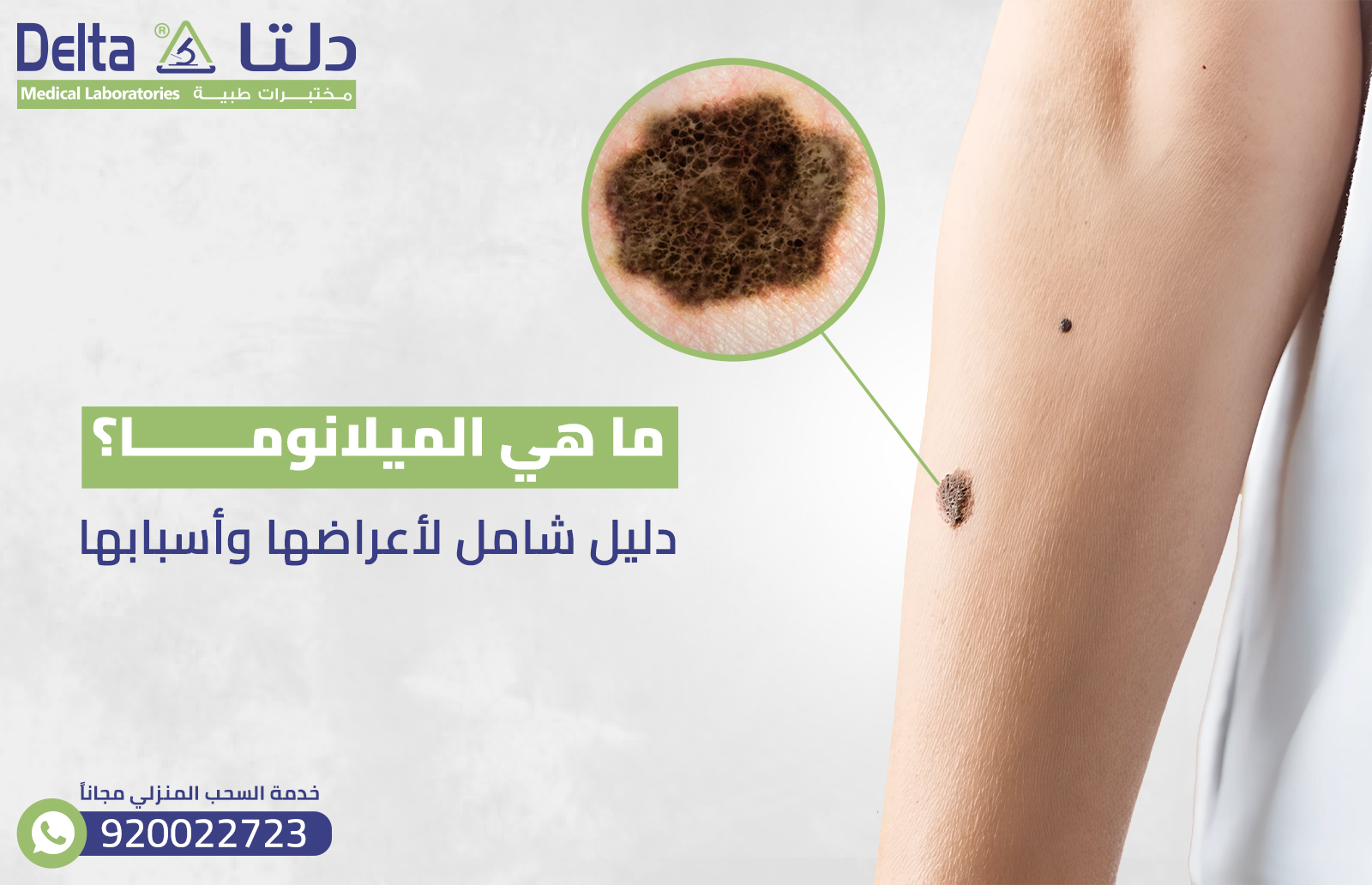
ما هي الميلانوما ؟ دليل شامل لأعراضها وأسبابها
تُعد الميلانوما مُصطلحًا مجهولً لدى الكثيرون، ولكنها تُصنف بأنها أحد أخطر أنواع السرطان، وأسرعه انتشارًا في الجسم، حيث تُصيب الجلد ، ويُطلق عليها عدة أسماء، مثل: (الورم الميلانيني، أو سرطان الجلد)، وتتطلب التعامل معها بشكل عاجل، نظرًا لخطورتها، فهي مشكلة مرضية تُهدد الخلايا الميلانينية، وهي المسئولة عن إنتاج الصبغة التى تلون الجلد، فما هي أسبابها، وأعراضها، وهل يُمكن الشفاء منها؟ كل هذا سنتعرف عليه خلال هذا المقال.
أنواع الميلانوما
تنقسم الميلانوما إلى عدة أنواع، لكلً منها خصائصه، والتي تؤثر على سرعة انتشاره واستجابته للعلاج، وتشتمل الأنواع على ما يلي:
- الورم الميلانيني السطحي.
- ميلانوما النمشة الخبيثة.
- الورم الميلانيني العقدي.
- الورم الميلانيني النمشي الطرفي.
كما يوجد أنواع أخرى من الورم الميلانيني، والتي تتميز بأنها نادرة ولكن يُمكن أن تحدث، وتُصيب أجزاء أخرى من الجسم، غير الجلد، وهي:
-
- الورم الميلانيني العيني: يُطلق عليه اسم أخر وهو: (الورم الميلانيني في العين)، وعادةً ما يُصيب الأنسجة المتواجدة أسفل بياض العين، والتي تُعرف باسم “الطبقة العنبية”، ويتسبب هذا الورم في تغيرات الرؤية، ويُمكن التعرف عليه خلال إجراء فحص العين، من قبل الطبيب المختص.
- الورم الميلانيني المخاطي: يُصيب عدة أماكن في الجسم، مثل: (نسيج الأنف والفم والمريء، والجهاز التناسلي)، ويتسم بصعوبة التعرف عليه، نظرًا لسهولة الخلط بينه وبين أمراض أخرى.
- الورم الميلانيني المولِّد للنسيج الليفي.
اسباب الورم الميلانيني
تنتج الميلانوما، بسبب حدوث تغيرات في جينات الخلايا الصبغية للجلد؛ مما يترتب عليه نمو وتكاثر هذه الخلايا، بشكل غير طبيعي، وعادةً ما تتسبب الاشعة الفوق بنفسجية، من الإصابة بهذا السرطان، والتي تتضمن: (الشمس، المصابيح الشمسية)، وهناك أسباب أخرى تؤثر علي ظهوره، مثل:
- العوامل الوراثية: يُساهم وجود تاريخ مرضي عائلي، في ارتفاع احتمالية الإصابة بالورم الملانيني، وخاصةً إذا كان أحد الأقارب من الدرجة الأولى مثل: (الأب أو الأم أو الأشقاء) قد تعرضوا له سابقًا.
- الصفات الجسدية: بعض السمات الوراثية، قد تجعل الشخص أكثر عرضة للإصابة بالميلانوما، مثل: (امتلاك بشرة فاتحة، وعيون زرقاء، وشعر أشقر أو أحمر، حيث أن كل هذا يدل على قلة الميلانين في الجلد؛ مما يُقلل من قدرته على الحماية من الأشعة فوق البنفسجية.
- وجود تصبغات جلدية معينة: الأشخاص الذين لديهم نمش واضح على الجلد، أو وحمات داكنة اللون، أو وحمات غير طبيعية، تُعرف بوحمات خلل التنسج، ويكونون أكثر عرضة لتطورها، خاصةً إذا كانت هذه الوحمات غير منتظمة الشكل، أو يتغير حجمها بمرور الوقت.
- تكرار حروق الشمس: خاصةً في مرحلة الطفولة أو المراهقة؛ مما يزيد من خطر تطور الورم االميلانيني، في المستقبل، حيث يؤدي التعرض المفرط للأشعة فوق البنفسجية؛ إلى تلف الحمض النووي لخلايا الجلد
- ضعف الجهاز المناعي: الأشخاص الذين يعانون من ضعف في جهاز المناعة، مثل: (المرضى الذين خضعوا لعمليات زراعة الأعضاء ويتناولون أدوية مثبطة للمناعة، أو المصابين بفيروس نقص المناعة البشرية (HIV))، يكونون أكثر عرضة للإصابة بسرطان الجلد؛ ويرجع ذلك إلى صعوبة قلة قدرة الجسم على مقاومة التغيرات غير الطبيعية في الخلايا الجلدية.
ما هي أعراض الميلانوما؟
تظهرأعراض سرطان الجلد الميلانيني، عادةً في مناطق الجسم المُعرضة للشمس، والتي تتمثل في: (الظهر، الساقين، الذراعين، الوجه، ولكن يُمكن أن تظهر في أماكن أخرى غير معرضة للشمس، مثل: (أسطح الأظافر، وراحة اليدين، وبطن القدم)، ويُساهم التعرف على أعراض من الحد من انتشارها، وسرعة علاجها.
أعراض الميلانوما المبكرة
- ظهور نمو جلدي يشبه الشامة: قد يتطور على الجلد بقعة جديدة، تُشبه الشامة، ولكنها تختلف في طبيعتها عن الشامات العادية.
- تغيرات في الشامات الموجودة: قد تلاحظ تغيرًا في شكل أو حجم أو لون إحدى الشامات القديمة؛ مما يستدعي الانتباه والمتابعة الطبية.
- تغيرات غير طبيعية في الشامات: يمكن أن تظهر علامات غير معتادة مثل: (تقشر الشامة، نزيفها، أو الشعور بحكة مستمرة فيها).
- بقع جلدية غير منتظمة: قد تظهر بقع صغيرة ذات حدود غير متناسقة، تتسم بلون داكن ومتعدد الدرجات، وقد تكون عرضة للتقشر أو النزيف.
- تقرحات جلدية لا تلتئم: في بعض الحالات، قد تتشكل قرحة على الجلد، تستمر لفترة طويلة دون شفاء، وهو مؤشر يستوجب الفحص الطبي.
- نتوءات صلبة داكنة ولامعة: يمكن أن تتطور كتل صغيرة صلبة على الجلد، غالبًا ما تكون ذات لون داكن ولمعان واضح.
الجدير بالذكر، تتميز الشامة الخبيثة، بأنها: ( ذات ملمس مُسنن وحجم كبير، عدم تناسقها، متعددة الألوان)، كما أن حدوث تغيرات فيها يُشير إلى الإصابة بسرطان الميلانيني، لذا فمن الضروري مراقبتها، ومراجعة الطبيب المختص، بشأن هذه الصفات أو الأعراض السابقة؛ وذلك لمنع حدوث مضاعفات.
كم يعيش مريض الميلانوما؟
لا يُمكن تحديد وقت محدد يعيشه مريض سرطان الجلد، حيث أن مدة الحياة، تعتمد على عدة عوامل، مثل: (مرحلة المرض عند التشخيص، مدى انتشاره، والاستجابة للعلاج)، ووفقًا للإحصائيات الطبية، فأن مريض هذا النوع من الأورام، عادةً ما يعيش لمدة 5 سنوات، ولكن لا يؤخذ بهذا أنه مقياسًا، فكل حالة تختلف عن الآخرى.
هل يمكن الشفاء من الميلانوما؟
(نعم)، يمكن الشفاء تمامًا من هذا السرطان، ولكن إذا تم اكتشافها مُبكرًا، وعلاجها بشكل سريع، أما في الحالات المتقدمة، قد لا يكون التماثل الكامل في الشفاء مُمكنًا، لكن العلاجات الحديثة، يُمكن أن تُساهم في الحد من انتشاره؛ مما يطيل من عمر المريض.
علاج الميلانوما
يتوقف علاج سرطان الجلد، على عدة عوامل مثل: (مرحلة الورم، وموقع نموه، والصحة العامة للمريض، والفئة العمرية)، ولكن تأتي الجراحة، كخيار أولى عند الأطباء لعلاج الميلانونا، حيث يُفضلوها خاصةً في المراحل الأولى للورم، وذلك من خلال إزالته وإزالة جزءًا من الجلد المحيط به، وذلك لمنع أنتشاره في الجسم.
كما يُمكن أجراء خرعة من العقد الليمفاوية المحيط به، للكشف عن مدى إنتشاره، وفي المراحل المتطورة، عادةً ما يتم استئصال هذه العقد بشكل كامل.
وبجانب الجراحة، هُناك عدة سُبل أخرى لعلاج الورم الميلانيني، والتي تتمثل في الآتي:
- العلاج المناعي: يعتمد هذا النوع من العلاج على تحفيز جهاز المناعة، لمهاجمة الخلايا السرطانية بشكل أكثر فاعلية، وذلك من خلال الأدوية المستخدمة، مثل: إبيليموماب (Ipilimumab) ونيفولوماب (Nivolumab)، حيث تعمل هذه العلاجات على تعزيز قدرة الجسم على التعرف على السرطان ومكافحته.
- العلاج الموجه: يستهدف هذا العلاج الخلايا السرطانية، التي تحمل طفرات جينية معينة؛ تؤدي إلى تطور سرطان الجلد الميلانيني، دون التأثير على الخلايا السليمة، وعادة ما يتم استخدامه في الحالات المنتشرة، أو في حالة تكرار الإصابة بالمرض؛ مما يجعله خيارًا فعالًا لبعض المرضى.
- العلاج الإشعاعي: يتم اللجوء إلى هذا النوع من العلاج، في بعض الحالات جنبًا إلى جنب مع العلاجات الأخرى، خاصةً إذا كان السرطان قد انتشر إلى (الغدد الليمفاوية، أو بعد الجراحة لمنع تكرار الإصابة)، كما يمكن استخدامه كعلاج تلطيفي لتخفيف الأعراض، وتحسين جودة حياة المريض.
- العلاج الكيميائي: يهدف هذا العلاج إلى تدمير الخلايا السرطانية، من خلال تناول الأدوية، إما عن طريق الفم أو عبر الوريد، رغم أنه يُستخدم بشكل أقل مقارنةً بالعلاجات الأخرى، إلا أنه قد يكون خيارًا مُناسبًا في بعض الحالات المتقدمة من سرطان الجلد.